Ішемічна хвороба серця (ІХС) – це захворювання, в основі якого лежить порушення кровотоку в судинах серця, що призводить до недостатнього кровопостачання серцевого м’яза.
Згідно із статистичними даними понад половину мешканців України страждають на різні форми ІХС, а щороку від цієї недуги помирає майже 500 тисяч українців. Особливу тривогу викликає те, що частота випадків ІХС у людей молодого віку (зокрема, у чоловіків 37-47 років) зросла у 2,5 рази, в тому числі й за рахунок гострого інфаркту міокарда (ІМ), що перевищує аналогічний показник у більшості розвинених країнах у 4-5 разів. Україні також належить лідерство за смертністю від серцево-судинних захворювань серед 30-и країн Європи (66,3%), у більшості ж розвинених країн спостерігається зниження захворюваності та смертності від ССЗ і становить 40%.
За даними ВООЗ, Всесвітньої федерації серця та Всесвітньої організації боротьби з інсультом, 30% випадків смерті від ССЗ у світі є передчасними. При тому, що 2/3 таких випадків можна уникнути завдяки первинній профілактиці, ще 1/3 – шляхом удосконалення системи охорони здоров’я.
Фактори ризику розвитку ССЗ поділяють на три групи:
- Поведінкові (тютюнопаління, низька фізична активність, незбалансоване харчування, вживання алкоголю),
- Метаболічні (підвищені показники артеріального тиску, рівня цукру в крові, рівня ліпідів крові, надмірна вага та ожиріння),
- Інші фактори (бідність і невисокий освітній статус, похилий вік, спадкова схильність, психологічні чинники – депресія, стрес тощо).
Науково доведено, що ключовими є поведінкові та метаболічні фактори, а вони в Україні дуже поширені, що й призводить до значних медико-соціальних втрат та економічних збитків. До того ж система охорони здоров’я в Україні не має достатньої профілактичної спрямованості й переважно орієнтована на стаціонарне обслуговування замість профілактики.
Провідним чинником ризику ССЗ є підвищений артеріальний тиск (33%), за ним – тютюнопаління (19%), підвищений рівень цукру в крові (6%), відсутність фізичної активності (16%), надмірна маса тіла/ожиріння (15%). Часто ці фактори поєднуються в одного й того ж хворого і діють синергічно, підвищуючи сукупний ризик виникнення гострих судинних патологій – інфаркту міокарда та інсульту.
Гіпертонічна хвороба. У деяких вікових групах ризик ССЗ збільшується удвічі з кожним підвищенням рівня артеріального тиску на 20/10 мм рт. ст. (починаючи з 115/75 мм рт. ст.). Тож життєво важливим для профілактики інсультів і серцевих нападів є раннє виявлення та лікування АГ. За даними ВООЗ, підвищений АТ в Україні має 54% населення (як чоловіки, так і жінки). Більше того, моніторинг епідемічної ситуації в Україні протягом 25 років свідчить про збільшення поширеності цього чинника.
Тютюнопаління. За даними ВООЗ, воно є причиною майже 10% випадків ССЗ. У результаті проспективних когортних досліджень доведено позитивний вплив відмови від куріння на рівень смертності від ішемічної хвороби серця. Дослідження лікарів Великобританії протягом 50 років засвідчили, що вирішальний вплив на тривалість життя колишніх курців має час відмови від куріння: ті, хто кинув курити у віці від 35 до 44 років, мають шанс на таку ж тривалість життя, що й люди без цієї шкідливої звички. Щорічно у світі від тютюнопаління помирає майже 6 млн. осіб, що становить 6% загальної жіночої та 12% чоловічої смертності.
Цукровий діабет. У структурі смертності хворих на ЦД майже 60% смертей відбувається на тлі ССЗ. Ця категорія пацієнтів має вдвічі-тричі вищий ризик розвитку серцево-судинних ускладнень (особливо це стосується жінок), зокрема. До того ж прогноз після розвитку серцево-судинних ускладнень у хворих на ЦД менш сприятливий. Ризик ССЗ збільшується з підвищенням рівня глюкози в крові.
Гіперхолестеринемія. Третина всіх випадків ішемічної хвороби серця у світі пов’язана з високим рівнем холестерину. Загалом же, за оцінками експертів, наслідком підвищеного рівня холестерину крові є 2,6 млн. випадків смертей (5% від загальної кількості). Серед мешканців України спостерігається висока поширеність гіперхолестеринемії – 67%. З віком частота гіперхолестеринемії в популяції поступово зростає.
Недостатня фізична активність. У кожного своє бачення цього поняття. Втім, існує чіткий критерій: це менше п’яти 30-хвилинних епізодів помірної фізичної активності на тиждень або менше трьох 20-хвилинних епі-зодів активного фізичного навантаження. У світі з цим чинником пов’язують 3 млн. випадків смертей щорічно. У людей з недостатньою фізичною активністю ризик померти на 20-30% більший, ніж у тих, для кого «рух – це здоров’я». За даними спеціальних досліджень, лише 13% українців мають достатній рівень фізичної активності, в Європі ж – 40-66%.
Ожиріння. Воно тісно пов’язане з основними факторами серцево-судинного ризику такими, як артеріальна гіпертензія, зниження толерантності до глюкози, ЦД ІІ типу та дисліпідемія. За даними ВООЗ, стандартизований за віком рівень поширення надмірної маси тіла у дорослих в Україні становить 52%, ожиріння – 20%. За середньою кількістю калорій, спожитих людиною на день, Україна посідає 28-ме місце серед європейських країн, однак їжа одноманітна та незбалансована. Надзвичайно серйозною проблемою в нашій країні є значний рівень споживання солі, який більш ніж удвічі перевищує показник, рекомендований ВООЗ. Треба враховувати, що понад 80% солі надходить з технологічно оброблених продуктів.
Особливості жіночої статі. Щорічно у світі 3 млн. жінок помирають від інфаркту й майже стільки ж – від інсульту. Проте існує безліч хибних уявлень про ССЗ у жінок, зокрема, що ці хвороби їх вражають менше, ніж чоловіків. Насправді це не так – єдиний «привілей» жінок лише в тому, що ССЗ розвиваються у них на 7-10 років пізніше. Фактори ризику у чоловіків і жінок також однакові. Втім, на них впливають ще й гендерні норми і ролі або ж їх «множинність», наприклад, коли працююча жінка зайнята ще й у домогосподарстві.
Обізнаність населення. Люди не завжди мають правильні уявлення про ті чи інші ССЗ. Це можна прослідкувати на прикладі інсульту. Зазвичай «у народі» вважають, що це хвороба літніх людей, хоча, за оцінками ВООЗ, майже 30% інсультів трапляється у віці до 65 років (а у 120 тисяч жінок і 105 тисяч чоловіків – до 45 років). Уже після 35 років з кожним наступним десятиліттям ризик інсульту подвоюється.
Серед головних чинників, на які не можемо вплинути, але вони становлять загрозу появи ІХС, можна назвати такі: несприятлива спадковість, чоловіча стать, вік, старші 40 років.
При поєднанні кількох чинників, ризик появи ішемії серця та мозку стає ще більш високим.
 Основні симптоми ІХС
Основні симптоми ІХС
Відомі такі форми ІХС:
Стенокардія. Є найпоширенішою формою ІХС. Проявляється нападами больових відчуттів у грудній клітці, як правило, після фізичного або психоемоційного навантаження, які можуть тривати від кількох секунд до кількох хвилин. При цьому болі виникає раптово й так само швидко зникає після припинення навантаження. В деяких випадках до стенокардії призводить розумова робота, емоційні перенавантаження, переохолодження, що спричиняє спазм коронарних судин, також симптоми можуть з’являтися у стані спокою.
Раптова серцева смерть. Це найважча форма ІХС, що призводить до раптової зупинки серця та смерті протягом години після появи перших симптомів.
Інфаркт міокарда. Причиною є гостра недостатність кровопостачання міокарда, через що виникає ділянка некрозу. Інфаркт міокарда виникає внаслідок повного або майже повного закупорювання артерій атеросклеротичною бляшкою або/та тромбом.
Післяінфарктний кардіосклероз. Виникає після перенесеного раніше інфаркту міокарда та являє собою рубцеву тканину, яка заміщує м’язову тканину серця. Найчастішими проявами кардіосклерозу є серцева недостатність та аритмії.
Порушення серцевої провідності та ритму. При цьому змінюється нормальна черговість скорочень серця з розвитком тахі- або брадиаритмій, які можуть закінчитися зупинкою роботи серця.
Серцева недостатність. Це клінічний синдром, який пов’язаний з гострим або хронічним порушенням роботи серця, внаслідок якого органи та тканини недостатньо забезпечуються кров’ю. Ця форма ІХС з’являється при перевтомі та перевантаженні серця (внаслідок підвищеного артеріального тиску, вад серця, кардіосклерозу), в разі порушення його кровопостачання (інфаркт міокарда), токсичних впливів (тиреотоксикоз), міокардитах тощо.
Безбольова ішемія міокарда є дуже небезпечною формою ІХС, для якої характерна відсутність больових відчуттів, внаслідок чого у майже 70% випадків виникає раптова коронарна смерть. Якщо вчасно провести обстеження та правильно встановити діагноз, цю форму ІХС цілком можна вилікувати.
 Метаболічний синдром
Метаболічний синдром
Метаболічний синдром виступає комплексом клінічних і гормональних порушень, які є факторами ризику виникнення серцево-судинних патологій, у т.ч. ІХС та артеріальної гіпертензії.
В основі цієї недуги лежить несприйнятливість тканин до інсуліну (основному гормону, який відповідає за засвоєння глюкози). Подібний стан відомий як інсулінорезистентність. При цьому в крові збільшується кількість глюкози, а також інсуліну (гіперінсулінемія), але глюкоза все одно не надходить в клітини в необхідній кількості.
Люди, в родині яких зустрічалася подібна патологія, дещо більше схильні до різних метаболічних порушень. Також основними причинами, що призводять до цього стану є знижена фізична активність і споживання надмірної кількості вуглеводів.
Згідно з даними статистики метаболічний синдром зустрічається приблизно у 25 відсотків населення західних держав. Переважно вражає пацієнтів чоловічої статі, у жінок же частота появи збільшується в клімактеричному періоді.
Перші прояви метаболічного синдрому – підвищений тиск і дисліпідемія. Крім цього, відомі такі симптоми цього порушення: абдомінально-вісцеральне ожиріння (при цьому обсяг талії перевищує показник 102 сантиметри у чоловіків і 88 сантиметрів у жінок); інсулінорезистентність (при підвищенні рівня інсуліну); дисліпідемія (є поєднанням низького рівня ліпопротеїдів високої щільності, гіпертригліцеридемії та підвищеного рівня ліпопротеїдів низької щільності); підвищений тиск (показники перевищують 130 на 85 мм. рт. ст.); поява раннього атеросклерозу та ішемічної хвороби серця.
Пацієнт може скаржитися на сильну втомлюваність, задишку, апатію, підвищення апетиту, часте сечовипускання, спрагу, головний біль.
Терапія метаболічного синдрому проводиться, виходячи зі ступеня наявних порушень і тих патологій, які були виявлені у хворого. Лікування полягає в нормалізації обміну вуглеводів, зниженні маси тіла, проявів цукрового діабету та артеріальної гіпертензії.
Методи діагностики ІХС
Діагноз «ішемічна хвороба серця» лікар-кардіолог може встановити в умовах кардіологічного диспансеру або стаціонару при використанні спеціальних інструментальних методик.
Насамперед лікар проводить опитування пацієнта, з’ясовує наявні скарги на типові для цієї патології симптоми. Також при огляді виявляються набряки, ціаноз шкірних покривів, порушення серцевого ритму, вислуховуються шуми в серці.
Необхідно здати певні аналізи, на яких досліджуються специфічні ферменти, які підвищуються при інфаркті та стенокардії (тропонін, креатинфосфокіназа, амінотрансфераза, міоглобін, лактатдегідрогеназа). Крім цього, визначають рівень загального холестерину, цукру в крові, ліпопротеїдів високої та низької щільності, АСаТ і АЛаТ.
Також використовується електрокардіограма, на якій реєструється активність серця та можна визначити порушення нормальної роботи міокарда, ЕхоКГ – метод ультразвукової діагностики серця, який дозволяє визначити його розміри, оцінити показники скоротливості міокарда, стан його порожнин і клапанів. У низці випадків при ішемічній хворобі серця проводиться стрес-ехокардіографія – ультразвукове дослідження, при якому використовується дозоване фізичне навантаження або ж медикаменти, за допомогою яких можна зареєструвати ішемію міокарда.
Останнім часом у процесі діагностики ІХС широко використовують спеціальні функціональні проби з навантаженням. З їхньою допомогою можна виявити початкові стадії захворювання, які не визначаються в стані спокою. Навантажувальні тести включають у себе ходьбу, навантаження на тренажерах (біговій доріжці, велоергометрі), холтерівське моніторування ЕКГ та артеріального тиску. У деяких випадках слід провести коронарографію для визначення ступеня звуження серцевих артерій та вибору тактики лікування хворого.
Способи та методи лікування
Терапія різних клінічних форм ішемічної хвороби серця дещо відрізняється. Але можна виділити основні напрямки, які використовують для лікування цієї недуги: медикаментозна терапія; терапія без використання лікарських засобів; використання різних ендоваскулярних методик (коронарна ангіопластика, коронарне стентування); хірургічна реваскуляризація міокарда (аортокоронарне шунтування).
Щоб запобігти розвитку ускладнень (інфаркту міокарда, серцевої недостатності, аритмій), дуже важливо дотримуватися рекомендацій щодо медикаментозного лікування, які ґрунтуються на засадах доказової медицини. Медикаментозне лікування при цій патології призначають за формулою «А-В-С», де А – антиагреганти (аспірин), В – бета-адреноблокатори, а С – статини (гіпохолестеринемічні препарати).
Доведено, якщо у пацієнта немає протипоказань, постійний прийом ацетилсаліцилової кислоти (аспірину) в дозі 75-150 мг/добу на 30% знижує ризик розвитку інфаркту міокарда, оскільки зменшує вірогідність утворення тромбів у судинах.
Бета-адреноблокатори – зменшують частоту серцевих скорочень, зменшують навантаження на серцевий м’яз, нормалізують артеріальний тиск.
Довготривалий прийом статинів на третину зменшує ризик серцево-судинних ускладнень завдяки сповільненню утворення бляшок у стінках судин.
Кардіолог також може призначити нітрати, антагоністи кальцію, інгібітори АП, діуретики, антиаритмічні препарати, тощо.
Важливе значення для запобігання ускладнень має контроль рівня артеріального тиску. Якщо він перевищує 140/90 мм рт. ст., слід звернутися до лікаря та виконувати його рекомендації.
Дуже важливим є дотримання режиму прийому медикаментів. Не можна самостійно відміняти лікування, адже це може мати негативні наслідки для здоров’я та самопочуття.
У тих випадках, коли ефект від медикаментозної терапії ішемічної хвороби недостатній та залишається загроза розвитку інфаркту міокарда, необхідно проконсультуватися у кардіохірурга. Фахівець оцінить ризики й може призначити хірургічне лікування недуги.
Немедикаментозне лікування полягає в проведенні заходів з корекції способу життя та раціону харчування. При різних формах ішемічної хвороби серця рекомендовано знижувати режим активності, адже при фізичному навантаженні зростає потреба міокарда в кисні, та поступово збільшувати рухову активність у реабілітаційному періоді.
Правильне харчування при ішемічній хворобі серця полягає в обмеженні споживання солі та води. Слід за можливості обмежити або взагалі не вживати такі продукти: тваринні жири (сало, вершкове масло, жирні сорти м’яса); копчену та смажену їжу; легкозасвоювані вуглеводи (шоколад, здобну випічку, цукерки, торти).
Подальший прогноз при ішемічній хворобі серця безпосередньо залежить від різних чинників. Можна мовити про несприятливий прогноз тоді, коли ішемічна хвороба серця доповнюється артеріальною гіпертонією, важкими розладами жирового обміну і цукровим діабетом. Але і в цьому випадку лікування суттєво сповільнить необоротне прогресування недуги!
Як запобігти ІХС?
Насамперед людина повинна мати мотивацію бути здоровою!
Слід задуматися над тим, як ви хочете прожити своє життя: мати можливість до старості займатися улюбленими справами на тлі повного здоров’я, але при цьому займатися спортом, відмовитися від шкідливих звичок, у тому числі надлишкової ваги та шкідливої їжі; або ж прожити пасивне, сите і коротке життя, з обмеженими можливостями займатися улюбленими справами, постійно відчувати недугу та вживати масу піґулок.
Найкращим способом запобігання можливих ускладнень і зниження ризику розвитку інших патологій серця є зміна способу життя.
- Слід дотримуватися правильного та корисного для серця харчування. Принцип, за яким будується профілактична дієта при ІХС, полягає в зниженні кількості жирів, цукру та солі в раціоні харчування.
Важливо скоротити кількість споживаних ліпідів: зокрема, тваринного походження та замінити їх на олії. У раціоні не повинно бути трансізомерів жирних кислот. Доросла людина за день повинна споживати менше 60 грамів жиру. Якомога менше вживати смажену їжу, а краще цілком відмовитися від неї.
Обмежити вживання кухонної солі до менше 5 г/добу.
Вживати не менше 200 г фруктів і 200 г овочів на день у 2-3 прийоми.
Вживати 30-45 г харчових волокон на день у складі продуктів рослинного походження (фрукти, овочі, крупи, бобові).
Вживати морську рибу не менше двох разів на тиждень (містить омега-3-поліненасичені жирні кислоти).
Обмежити прийом простих вуглеводів (цукру, солодощів).
Обмежити вживання алкоголю (до 20 г етанол – чоловіки, 10 г – жінки).
Рекомендується пити очищену воду в достатніх обсягах (2% від маси тіла).
Тарілка здорового харчування: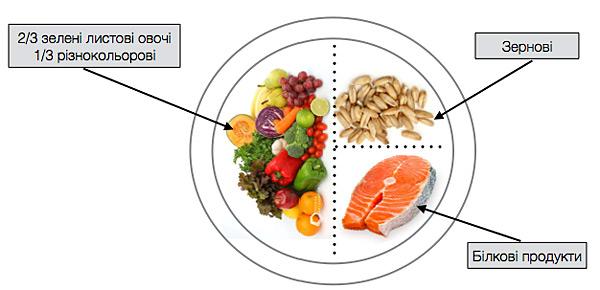
- 1/2 – овочі та фрукти, 1/4 – крупи, зернові, картопля, 1/4 – риба, м’ясо, бобові, горіхи.
- Систематично виконувати фізичні вправи. Помірне фізичне навантаження зміцнює серце й сприяє його ефективнішій роботі. При цьому відбувається зниження кров’яного тиску та рівня «поганого» холестерину й водночас підвищується рівень «хорошого» холестерину. Слід займатися не менше 3-5 разів на тиждень по півгодини. Прості фізичні вправи – це повільні вільні пробіжки, спокійна ходьба, плавання, велосипедні прогулянки, лижний спорт, заняття на тренажерах, фітнес та ін. Така рухова активність годиться також людям, які хворіють на ішемією на початковій стадії.
- Необхідно правильно організувати режим дня. У ньому має бути відведено час для щоденних фізичних процедур. Важливо не допускати перевтоми, людина потребує повноцінного відпочинку та сну. Стреси й емоційні перевантаження погіршують загальний стан людини і ведуть до серцевих розладів.
- Відмовитися від куріння. Куріння, навіть у пасивній формі, вважають причиною появи різних хвороб, оскільки в ній скорочується обсяг кисню, через що можливе утворення тромбів, поява атеросклерозу серцевих артерій. Нікотин і гази, вдихувані людиною, піднімають кров’яний тиск, смола з диму змушує міокард скорочуватися швидше, викликаючи спазми в судинах. Ризик серцевої недостатності у жінок і чоловіків, які курять, вище в п’ять разів порівняно з людьми такого ж віку, які не палять.
- Обмежити прийом алкоголю, вживання міцної кави у великих кількостях підсилює ризик розвитку недуги, ці напої потрібно усунути.
- Ретельно стежити за станом свого здоров’я, особливо якщо є підвищений кров’яного тиску або цукровий діабет. Після досягнення 40 років потрібно хоча б раз на рік відвідати з профілактичною метою лікаря-кардіолога. Пацієнти з цукровим діабетом неодмінно повинні знати свої показники цукру крові та гліколізованого гемоглобіну HbA1c. Схуднення – обов’язкова міра для пацієнтів з ожирінням.
Зауважимо, що ухвалення Глобального плану дій ВООЗ і виконання їх рекомендацій з профілактики неінфекційних захворювань та боротьби з ними, за останні 10 років передусім дало змогу суттєво знизити показники захворюваності, виходу на інвалідність та смертності в усіх країнах з високою соціально-економічною захищеністю. Але ця програма залишається надзвичайно актуальною для мешканців України!
Що ж пропонують експерти ВООЗ для профілактики ІХС?
Отже, за порядком: щодо обізнаності людей. На жаль, слід констатувати, що українці в більшості ніколи самостійно не цікавляться станом свого здоров’я, аж доки не з’являються грізні симптоми, які заважають повсякденному життю або ж роботі.
Свідомість пересічного мешканця України спрямована на забезпечення різних матеріальних благ. Проте власне здоров’я до цих благ не належить! Держава «повинна» забезпечити його, до того ж – безкоштовно. Так вважає більшість. Звісно, ніхто не хоче хворіти, але якихось ініціатив щодо профілактики захворювань, перевірки свого організму, ведення здорового способу життя, відмови від шкідливих звичок масово не стається. Профілактичні огляди проходять аж ніяк не всі, адже працюють чи нелегально, чи взагалі не в Україні, тож діагностуються захворювання, в тому числі й ІХС у запущених стадіях.
Медична культура українців, на жаль, надто низька.
 З телевізійного ефіру часто чуємо рекламу некорисних, а часто-густо й шкідливих продуктів. Медикаменти, які продають в аптеках безконтрольно, без рецепта лікаря, можуть завдати шкоди, тимчасово покращити стан, але не вилікувати, а перевести хворобу в хронічний стан, а то й дати ускладнення. Вже бачимо наслідки безконтрольного продажу антибіотиків, які не можуть впоратися з банальною інфекцію через її резистентність (нечутливість) до більшості з них. Існують випадки суперінфекції банальними мікроорганізмами, які призводять до летального кінця.
З телевізійного ефіру часто чуємо рекламу некорисних, а часто-густо й шкідливих продуктів. Медикаменти, які продають в аптеках безконтрольно, без рецепта лікаря, можуть завдати шкоди, тимчасово покращити стан, але не вилікувати, а перевести хворобу в хронічний стан, а то й дати ускладнення. Вже бачимо наслідки безконтрольного продажу антибіотиків, які не можуть впоратися з банальною інфекцію через її резистентність (нечутливість) до більшості з них. Існують випадки суперінфекції банальними мікроорганізмами, які призводять до летального кінця.
Навіть купуючи здорову їжу, назавжди можемо бути певні в її якості, адже немає належного контролю за харчовими продуктами, медикаментами тощо.
Отож усім нам слід змінювати свою свідомість і збагнути: здоров’я – це справа особиста. Тому насамперед кожна людина повинна дбати про власне здоров’я сама, зміцнювати свій організм, проводити профілактику хвороб та проходити профілактичні огляди з власної ініціативи. Не для санітарної книжки або з якогось іншого примусу, а з власної ініціативи, з власних інтересів. Так вимагає сучасне життя, до якого маємо пристосуватися.
Наше життя та здоров’я – це найбільша цінність, яку нам дарував Бог і ми не можемо його знищувати або ж сподіватися лише на Його волю, а навпаки, зміцнення здоров’я, волі, відмова від шкідливих звичок – те що хоче від нас Бог.
Нині маємо доступ до безлічі цікавої та корисної інформації в Інтернеті, тож кожен може знайти тему до душі, підписатися на розсилання корисної інформації щодо здорового способу життя, знайти для себе оптимальний спосіб підтримання м’язевого тонусу чи схуднення – відвідування басейну, спортзали, йоги тощо. Навіть, якщо людина зайнята та не має часу ходити до спортзали, басейну, вправи можна виконувати вдома.
Людина, яка хоче бути здоровою, знайде час і гроші для цього, й, навпаки, завжди знайдеться причина, з якої людина не відвідує спортивних занять, не споживає здорової їжі.
Мотивуйте себе, мотивуйте своїх дітей, привчайте їх до здорової їжі, рухливого способу життя, адже найкраще навчання – це приклад. Для своїх дітей найбільшим авторитетом, прикладом для наслідування є ви. Не чекайте, доки постукає біда (хвороба), а працюйте на випередження. Саме профілактика є найнадійнішим і найдієвішим методом запобігти хворобі! Тож здоров’я вам!
Микола ШВЕД,
професор, завідувач кафедри невідкладної
та екстреної медичної допомоги ТДМУ,
Олена ПРОКОПОВИЧ,
доцент кафедри
невідкладної та екстреної медичної допомоги
